Programmes et services
SERVICES DIAGNOSTIQUES ET THÉRAPEUTIQUES
Nous offrons une gamme complète de tests diagnostiques et de dépistage pour les patientes et patients internes et externes à l’aide d’équipement à la fine pointe de la technologie. On retrouve des services de radiographie, mammographie, ultrason, thérapie respiratoire, physiothérapie, laboratoire et bientôt de tomodensitométrie.
Mammographie
Les services d’imagerie médicale de l’Hôpital Notre-Dame Hospital offrent les services de radiographie, d’ultrason, de mammographie, du Programme ontarien du dépistage du cancer du sein, de tomodensitomètre en plus des services d’appui tels que l’archivage d’images et un système de communication capable de livrer les images rapidement aux radiologistes et médecins.
Les patientes et patients disposent d’un service d’imagerie qui combine le talent des professionnels en soins de santé et de la technologie moderne.
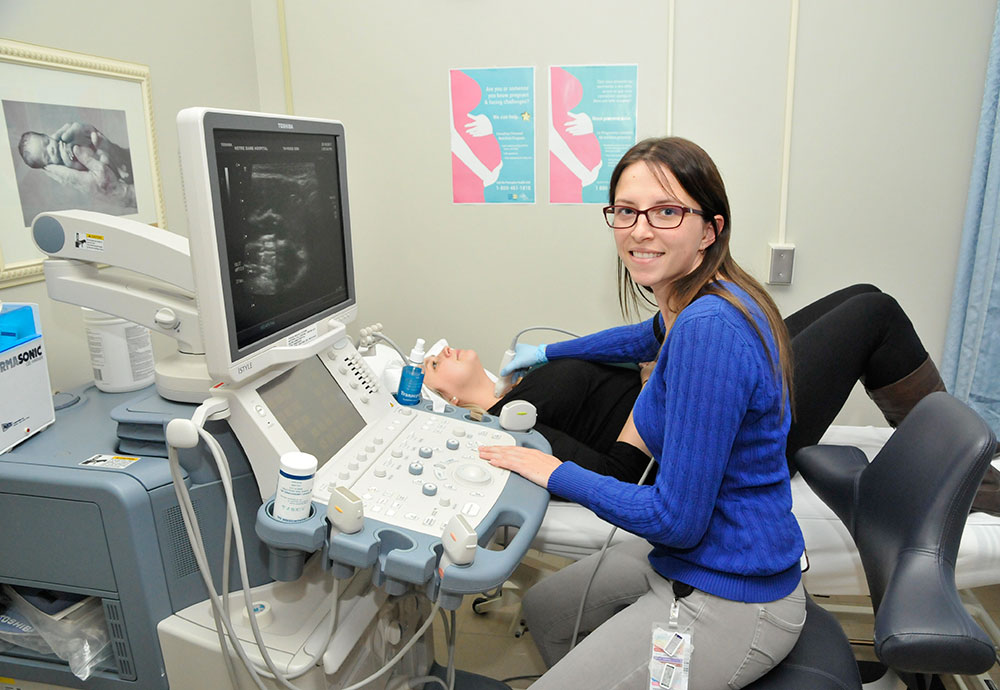
Ultrason
Les services d’imagerie médicale de l’Hôpital Notre-Dame Hospital offrent les services de radiographie, d’ultrason, de mammographie, du Programme ontarien du dépistage du cancer du sein, de tomodensitomètre en plus des services d’appui tels que l’archivage d’images et un système de communication capable de livrer les images rapidement aux radiologistes et médecins.
Les patientes et patients disposent d’un service d’imagerie qui combine le talent des professionnels en soins de santé et de la technologie moderne.
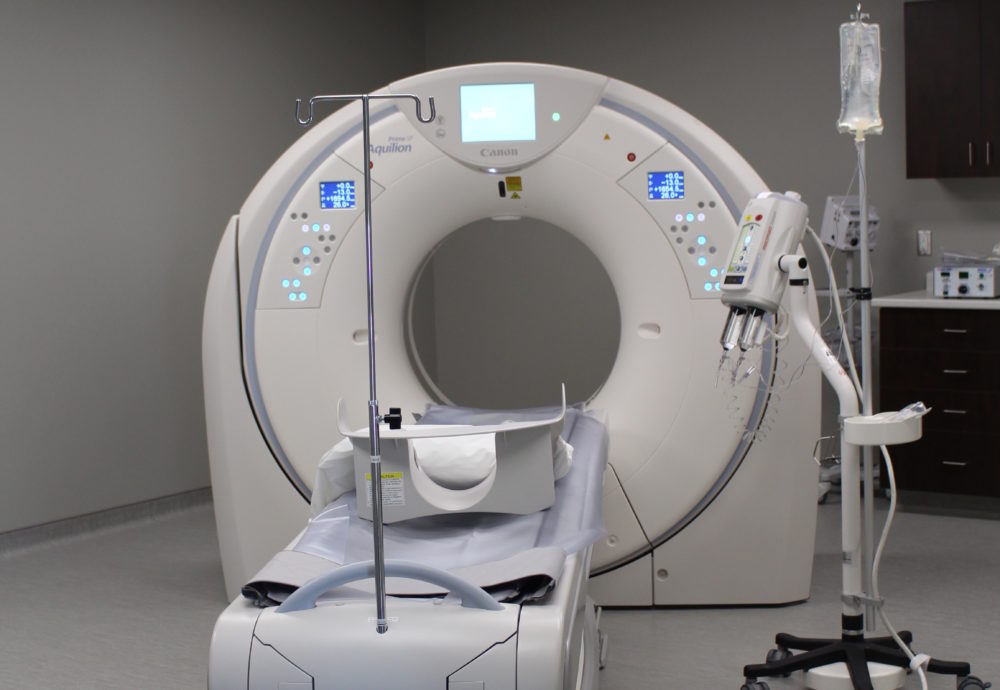
Tomodensito-gramme
Les services d’imagerie médicale de l’Hôpital Notre-Dame Hospital offrent les services de radiographie, d’ultrason, de mammographie, du Programme ontarien du dépistage du cancer du sein, de tomodensitomètre en plus des services d’appui tels que l’archivage d’images et un système de communication capable de livrer les images rapidement aux radiologistes et médecins.
Les patientes et patients disposent d’un service d’imagerie qui combine le talent des professionnels en soins de santé et de la technologie moderne.
Physiothérapie
Les physiothérapeutes travaillent avec des individus de tout âge à franchir des barrières physiques. Notre équipe consiste de physiothérapeutes et une assistante-physiothérapeute. Nous travaillons avec les patients externes et internes. Nous offrons aussi des services pour les soins à domicile et en milieu communautaire du RLISS – Nord-Est et certains organismes externes.
La clinique est inscrite auprès de la CSPAAT et du système de Demandes de règlement pour soins de santé liés à l’assurance-automobile (DRSSAA). Une ordonnance du médecin est requise pour le programme financé par le gouvernement, mais pas pour les gens qui se présentent de leur propre initiative.
Services Offerts
- Évaluation et traitement de blessures :
- thérapie manuelle,
- programme d’exercices adaptés,
- correction posturale,
- éducation sur les mécaniques corporelles,
- traitement d’acuponcture,
- utilisation de modalités (CIF, ultrason, laser, chaud/froid, NSTC, traction),
- relâchement des tissus avec des coupes de silicone.
- ajustement de béquilles/habitudes de marche/entrainement d’escaliers,
- évaluation de marchette,
- évaluation ergonomique des sites de travail,
- gym multifonctionnel et divers équipements cardiovasculaires.
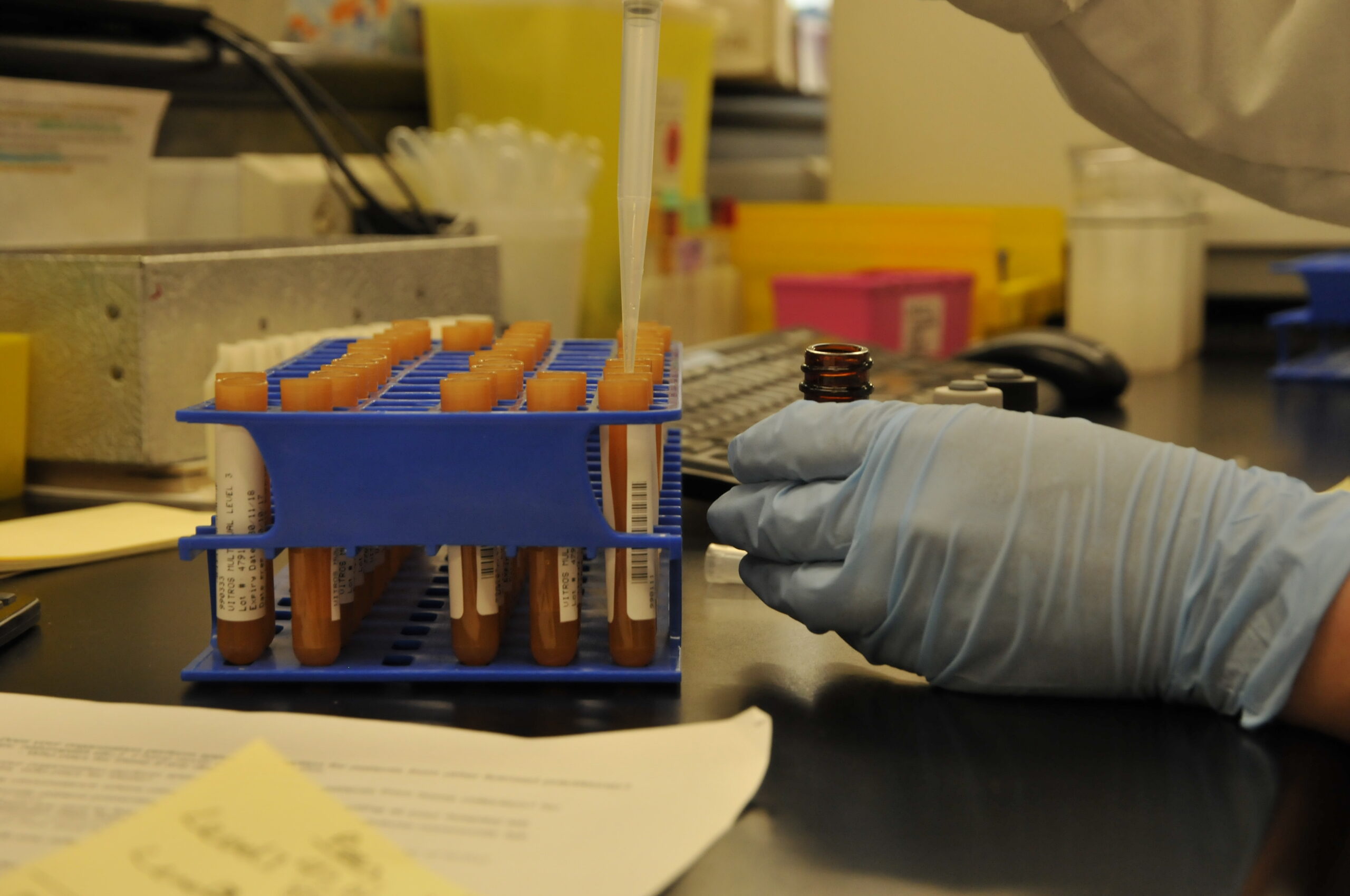
Laboratoire
Notre service est muni d’un laboratoire central (hématologie, biochimie, médecine transfusionnelle), microbiologie et d’approvisionnement et d’expédition d’échantillons (réception centrale/phlébotomie).
Les patientes/patients internes et externes peuvent compter sur un service de qualité pour tous nos services de laboratoire à l’Hôpital Notre-Dame Hospital.
L’Hôpital Notre-Dame Hospital offre une gamme de services de laboratoire pour soutenir les besoins des professionnels de la santé.
Processus de demande d’analyse
RÉQUISITIONS :
Tous les prélèvements d’échantillons doivent être accompagnés d’un formulaire de réquisition d’analyse dûment rempli et signé.
- Formulaire du Ontario Ministry of Health and Long Term Care Requisition (anglais seulement).
- Information sur le Ministry of Health and Long Term Care requisition (anglais seulement).
- Tous les échantillons exigeant l’analyse du service de laboratoire de la Santé publique doivent être accompagnés du Formulaire de réquisition d’analyse (anglais seulement).
- Veuillez consulter le site Web des services de laboratoire de la Santé publique pour des renseignements sur le prélèvement et la manipulation des échantillons ainsi que les directives à suivre pour remplir les formulaires.
- Le nom inscrit sur le contenant à échantillon doit être identique au nom sur le formulaire. Tout échantillon non identifié ou mal identifié ne sera PAS analysé.
- L’étiquette du contenant à échantillon doit inclure :
- le nom du patient ou de la patiente ;
- un deuxième identifiant (no de carte Santé ou date de naissance) ;
- la date et l’heure du prélèvement ;
- le nom de la personne qui a recueilli l’échantillon.
- Tous les échantillons pour l’analyse cytologique et histologique doivent être accompagnés du formulaire de réquisition. Pour obtenir le formulaire, veuillez composer le 705 372-2935.
PRÉLÈVEMENTS À RÉPÉTITION/COMMANDE PERMANENTE :
Une demande de prélèvements à répétition ou une commande permanente pour un patient ou une patiente est possible pour une période d’un (1) an sans documentation supplémentaire.
Information sur les analyses
ANALYSES DISPONIBLES À HNDH :
ANALYSE NON COUVERTES PAR RAMO :
Le Régime d’assurance maladie de l’Ontario (RAMO) couvre la plupart des coûts d’analyses laboratoires, cependant certaines analyses spécialisées ou complémentaires ne sont pas couvertes. Les coûts doivent être payés à l’inscription, avant le prélèvement. Veuillez consulter la liste des plus courantes analyses non couvertes (anglais seulement).
Priorités visées
Tous les résultats d’analyses sont générés par ordinateur. Le format est spécialement conçu pour signaler tout écart de résultats de l’intervalle de référence.
Tous les résultats considérés critiques sont immédiatement communiqués au personnel clinique responsable des soins aux patients 24 heures par jour et 7 jours par semaine.
La plupart des analyses considérées non critiques ou routinières sont disponibles dans un délai de 24 heures. Certains exigent des analyses plus complexes ou peuvent être acheminés à un autre laboratoire. Dans ce cas, plusieurs jours ou mêmes semaines peuvent passer avant d’obtenir les résultats.
Permis et agrément
Fournitures
L’Hôpital Notre-Dame Hospital fournit le matériel et les contenants nécessaires pour les prélèvements d’échantillons pour les réquisitions déposées au laboratoire.
L’Hôpital Notre-Dame fourni de services laboratoire pour les patientes/patients hospitalisés et externes inscrits.
Service de collecte hors de l’Hôpital Notre-Dame
Les patientes/patients externes qui habitent la région de Constance Lake peuvent déposer leurs prélèvements à la clinique Jane Mattinas Clinic. Les patientes/patients qui habitent la région de Mattice peuvent déposer leurs prélèvements à la clinique de Mattice.
Directives de prélèvements d’échantillons
Foire aux questions
Comment puis-je me préparer? Est-ce que je peux manger?
Afin que votre médecin soit en mesure d’interpréter correctement certains résultats, il se peut qu’on vous demande de jeuner, c.-à-d. de ne pas manger ni boire, sauf de l’eau, pendant plusieurs heures ou jusqu’au lendemain matin. Cela est dû au fait que le niveau d’analytes dans le sang augmente après avoir mangé ou fluctue selon l’heure et la quantité de nourriture consommée. Les variations sont limitées lorsque la personne est à jeun. En plus du jeûne, il se peut qu’on vous demande de vous abstenir de la caféine, de fumer, de l’activité physique ainsi que certains aliments.
Il est fortement recommandé de demander à votre médecin s’il y a des directives particulières à suivre.
Devrais-je prendre mes médicaments avant le prélèvement?
Prenez vos médicaments sauf si :
- votre médecin vous avise autrement ;
Ou
- votre analyse consiste à mesurer le niveau de médicamentation, p. ex. le niveau de digoxine. Dans ce cas :
- ne prenez pas vos médicaments avant votre prélèvement ;
- vous serez demandé de fournir l’heure de votre dernière dose ;
- il se peut qu’on vous demande quand votre prochaine dose est due.
Qu’est-ce que je dois apporter?
À votre visite au laboratoire, vous devriez apporter l’information suivante :
- le formulaire de réquisition d’analyse dûment rempli et signé par votre professionnel en soins de santé ;
- votre Carte Santé ; et
- tout prélèvement d’échantillon effectué à la maison selon les recommandations de votre professionnel en soins de santé.
Je dois faire un prélèvement d’échantillon à la maison. Quelle est la procédure à suivre?
Si on vous demande de faire un prélèvement d’échantillon à la maison, veuillez consulter la partie Directives à l’intention des patientes/patients de notre site Web pour obtenir une variété de directives sur le prélèvement d’échantillon de selles, d’urine ou tout autre échantillon.
Note: Si vous n’avez pas besoin d’une prise de sang, vous pouvez déposer vos prélèvements au laboratoire du lundi au vendredi de 7 h 45 à 16 h 00. S’il n’y a personne à la fenêtre, peser sur le boutton bleu prêt de la fenêtre pour du service.
Pourquoi est-ce que mon médecin demande-t-il ces analyses?
Les analyses sont demandées pour différentes raisons. Il se peut qu’il s’agisse pour vérifier une préoccupation, pour vérifier une condition existante ou pour surveiller les effets d’un médicament. Ce ne sont que quelques-unes des raisons pour lesquelles votre médecin peut demander des analyses.
Est-ce que je dois payer pour les analyses?
Le Régime d’assurance maladie de l’Ontario (RAMO) couvre la plupart des analyses en laboratoire, cependant certaines analyses spécialisées ou complémentaires ne sont pas couvertes. L’Hôpital Notre-Dame n’est pas financé pour ces analyses et une politique de facturation a été établie. Voici la liste des tests non-couverts par le (RAMO). Les prix sont sujets à changement.
Si mon médecin commande une analyse non couverte, est-ce que je dois l’effectuer?
Vous avez droit de refuser de faire le prélèvement. Cependant, nous recommandons de discuter avec votre médecin avant de prendre une décision.
Est-ce que les frais sont remboursables auprès de mon assurance maladie supplémentaire?
Chaque régime d’assurance est différent, veuillez communiquer avec votre courtier pour confirmer.
Comment puis-je payer pour l’analyse?
À l’Hôpital Notre-Dame nous acceptons l’argent comptant, les chèques, les cartes Visa, Master Card et de débit et les mandats-poste.
Combien de temps peut durer ma visite?
Nous faisons notre possible pour vous servir dans les plus brefs délais. Un système de numérotation est utilisé afin de préserver la confidentialité et non pour déterminer l’ordre des patientes/patients. L’ordre est décidé selon le principe premier rendu ; premier servi.
Est-ce qu’une prise de sang est douloureuse?
Notre personnel est composé de professionnels compétents qui assurent votre confort tout au long du processus de collection. Si vous avez des inquiétudes, veuillez les signaler au technicien de laboratoire ou au technologue.
Est-ce que mes résultats sont confidentiels?
Oui. Tous les renseignements médicaux sont strictement confidentiels. L’Hôpital Notre-Dame adhère à de strictes lignes directrices afin d’assurer la confidentialité du patient/patiente. Les résultats sont seulement soumis au médecin requérant, votre médecin de famille et tout autre médecin sous la demande de votre médecin.
Quand et comment est-ce que mon médecin obtiendra les résultats?
Bien que certains résultats soient disponibles dans un délai de 24 heures, d’autres exigent des analyses plus complexes ou peuvent être acheminés à un autre laboratoire. Dans ce cas, plusieurs jours ou mêmes semaines peuvent passer avant d’obtenir les résultats.
Le délai dans lequel votre médecin obtient les résultats dépend de l’analyse demandée et de la façon dont le médecin reçoit les rapports de l’Hôpital Notre-Dame.
Est-ce que vous pouvez me fournir les résultats?
Conformément à la Loi sur l’accès à l’information et la protection de la vie privée, les résultats sont transmis au professionnel de la santé qui a fait la demande. Nous pouvons seulement vous divulguer l’information si votre professionnel de la santé fournit un préavis par écrit.
Quelles analyses sont effectuées à l’HNDH?
Voici la liste d’analyse faites sur place (anglais seulement).
C'est quoi les analyses non couvertes par RAMO?
Certains prélèvements et analyses ne sont pas couverts sous le régime d’assurance maladie de l’Ontario. Les patientes/patients seront demandés de payés les frais avant d’effectuer les prélèvements. Cependant, ils peuvent être couverts par les assureurs privés. Veuillez consulter la liste des plus courantes (anglais seulement).
Prise de sang patientes/patients externes
Veuillez vous inscrire à l’accueil principal avant de vous présenter au laboratoire.
Dépôt de prélèvements
Les patientes/patients peuvent déposer leurs prélèvements du lundi au vendredi à compter de 8 h 00 à 16 h. Veuillez vous inscrire à l’accueil principal avant de vous présenter au laboratoire.
Les prélèvements doivent être étiquetés et détenir le prénom et le nom de famille, la date de naissance ainsi que la date et l’heure du prélèvement de l’échantillon. Assurez-vous que l’échantillon est placé et scellé dans le sac à glissière pour matières contaminées fournie.
Gardez la documentation séparément de l’échantillon en la plaçant dans la pochette du sac à glissière.
Renseignements supplémentaires
Certains prélèvements et analyses ne sont pas couverts sous le régime d’assurance maladie de l’Ontario. Les patientes/patients seront demandés de payer les frais avant d’effectuer les prélèvements. Cependant, ils peuvent être couverts par les assureurs privés.
Thérapie
respiratoire
L’objectif de notre département est d’offrir des services cardio-pulmonaires de qualité qui répondent aux besoins du patient, qu’il s’agisse de patients hospitalisés ou ambulatoires. Notre équipe est composée d’un thérapeute respiratoire enregistré à temps plein (RRT) et d’une secrétaire à temps partiel.
« Au plaisir de vous rencontrer et d’avoir la chance de vous offrir des services cardio-pulmonaires de qualité. Mon objectif est de transformer cette situation stressante en une expérience agréable pour vous ».
– Coordonnateur des services cardio-pulmonaires
Services du département
Le département cardio-pulmonaire fournit plusieurs services de diagnostics et de traitements différents pour les patients hospitalisés et ambulatoires, y compris :
Qu’est-ce qu’un test à l’effort cardiaque?
Un test à l’effort cardiaque au tapis roulant est utilisé pour déterminer les effets de l’exercice sur le cœur. Il mesure les changements électriques de votre cœur pendant le stress-exercice. Ce test est indolore et non invasif. Le test au tapis roulant dure environ 45 minutes. Les résultats montrent à quel point votre cœur réagit au stress de différents niveaux d’exercice.
Comment pouvez-vous vous préparer pour le test à l’effort cardiaque?
- Prenez vos médicaments habituels, à moins que le médecin ne vous le dise autrement. Apportez tous vos médicaments actuels avec vous au test.
- Portez ou amenez des vêtements et des chaussures confortables qui conviennent pour marcher sur un tapis roulant.
- Pas d’alcool et aucun produit contenant de la caféine pendant 12 heures avant le test (pas de café, de thé/café décaféiné ou de chocolat.)
- Vous pouvez prendre un déjeuner léger le matin de votre test. Ne pas manger, boire ou fumer deux heures avant votre test.
- Ne pas fumer à partir de minuit la nuit précédente jusqu’à ce que le test soit terminé.
- Arrêtez de prendre du Viagra, Cialis et Levitra 48 heures avant votre test.
Comment se déroule le test à l’effort cardiaque?
Notre thérapeute vous expliquera le test, prendre un bref historique médical et répondre à toutes les questions que vous avez. Vous devrez signer un formulaire de consentement avant que le thérapeute puisse procéder au test.
On vous demandera d’enlever tous les vêtements du haut du corps et de mettre une robe avec l’ouverture vers l’avant. Des électrodes seront placées sur votre poitrine pour surveiller votre rythme cardiaque et un brassard de pression sanguine sera mis sur votre bras. Votre tension artérielle, votre fréquence cardiaque et votre électrocardiogramme (ECG) seront surveillés et enregistrés avant, pendant et après le test.
On vous demandera ensuite de marcher sur un tapis roulant aussi longtemps que vous le pouvez. La marche commence lentement, puis la vitesse et l’inclinaison augmentent à des temps réglés. Il est important de marcher le plus longtemps possible, car ce test dépend de l’effort. Au fur et à mesure que le niveau d’effort physique augmente, la marche peut devenir plus difficile et votre fréquence cardiaque ainsi que votre tension artérielle peuvent augmenter, ceci est surveillé.
Il est très important de faire savoir au thérapeute si vous souffrez d’une douleur à la poitrine, d’un essoufflement inhabituel, d’une fatigue extrême, de la nausée ou de l’étourdissement.
Après le test, on vous demandera de vous coucher pendant trois à cinq minutes. Au cours de cette période de récupération, votre tension artérielle, votre fréquence cardiaque et votre ECG seront surveillés.
Que se passe-t-il lorsque le test à l’effort cardiaque est terminé?
Vous pouvez poursuivre vos activités normales. Le rapport sera lu le même jour par le Dr Boucher. Vous aurez une consultation avec lui ce jour-là et il vous expliquera vos résultats. Cette consultation devrait durer environ 10 minutes.
Qu’est-ce qu’un moniteur Holter?
Un moniteur Holter est un appareil portable qui mesure et enregistre votre activité cardiaque pendant la période de temps demandée par votre médecin. Si vous portez un moniteur pour une période allant jusqu’à 14 jours, vous apprendrez à enlever et à réappliquer les électrodes pour vous doucher.
Il est important que vous vous douchiez avant de venir à votre rendez-vous puisque vous ne pourrez pas prendre une douche ou un bain en portant le moniteur.
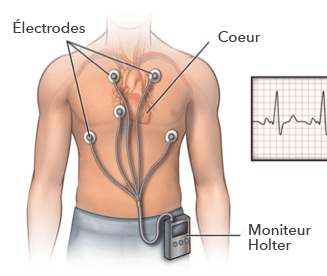
Types de tests
- 24 heures
- 48 heures
- 72 heures
- 14 jours
- « Loop recorder »
Comment se déroule l’application d’un moniteur Holter?
Le test consiste à placer des électrodes sur votre poitrine pour surveiller votre activité cardiaque. En prévision du placement des électrodes, le thérapeute peut avoir à raser les poils de votre poitrine là où les électrodes seront placées. Le moniteur et les électrodes sont connectés par des fils.
Vous allez rentrer chez vous et porter le moniteur pendant la période de temps demandée par votre médecin.
Vous devrez conserver un journal d’activités et pousser le bouton « événement » sur l’enregistreur si vous ressentez des symptômes. Ceci vous sera expliqué par le thérapeute.
Vous allez enlever le moniteur vous-même le matin du jour où le test se termine. Vous devrez retourner le moniteur Holter et le journal au bureau de l’administration ce matin-là.
Un moniteur Holter n’est aucunement dangereux. Rarement, un patient peut développer une éruption cutanée temporaire ou une enflure sur les sites d’électrode. Il faut environ 15 à 30 minutes pour expliquer et installer le moniteur.
Que se passe-t-il lorsque le moniteur Holter est enlevé?
Le thérapeute enverra l’enregistrement à un cardiologue. Le cardiologue l’analysera et enverra un rapport à votre médecin. Les résultats vous seront donnés par votre médecin.
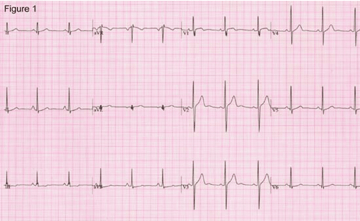
Qu’est-ce qu’un électrocardiogramme?
Un électrocardiogramme (ECG) est un test simple et indolore qui mesure et enregistre l’activité électrique de votre cœur.
Un ECG est un test de diagnostic que votre médecin peut recommander si vous souffrez de battements cardiaques anormaux ou si vous souffrez de douleurs thoraciques.
Comment pouvez-vous vous préparer pour un électrocardiogramme?
- Ne portez pas de bas de nylon
- N’appliquez pas de crème sur votre corps
- Vous n’avez pas besoin de restreindre ce que vous mangez ou buvez, mais il est recommandé de ne pas fumer avant le test
Comment se déroule l’électrocardiogramme?
Le thérapeute vous expliquera la procédure. On vous demandera d’enlever tous les vêtements du haut du corps et de mettre une robe avec l’ouverture vers l’avant.
Les électrodes seront placées à plusieurs endroits sur votre poitrine, vos bras et vos jambes. En préparation pour le placement des électrodes, le thérapeute peut avoir à raser les poils de votre poitrine là où les électrodes seront placées. Ces électrodes sont ensuite connectées à la machine ECG.
Le thérapeute vous demandera de rester tranquille et de vous détendre autant que possible pendant environ cinq minutes. Les électrodes détecteront l’activité électrique de votre cœur. Les résultats seront enregistrés et imprimés sur du papier graphique. Vous ne sentirez rien pendant que cela se produit. Le test de diagnostic ECG dure environ 15 minutes.
Que se passe-t-il lorsque l’électrocardiogramme est terminé?
Le thérapeute enverra votre ECG à un cardiologue pour en faire l’analyse. Le cardiologue enverra ensuite un rapport à votre médecin. Les résultats vous seront donnés par votre médecin.
Qu’est-ce qu’un test de fonction pulmonaire (PFT)?
Le test de fonction pulmonaire (PFT) est composé de 4 tests respiratoires qui aident à diagnostiquer à quel point vous déplacez de l’air dans vos poumons et à quel point l’oxygène pénètre dans votre corps.
Un PFT peut aider à diagnostiquer de nombreuses conditions respiratoires et peut aider à évaluer l’efficacité des thérapies actuelles, y compris les médicaments et l’exercice.
Comment pouvez-vous vous préparer pour un test de fonction pulmonaire?
- Vous pouvez manger un repas léger deux heures avant votre rendez-vous
- Ne fumez pas 8 heures avant votre test
- Porter des vêtements confortables
Vous ne devez pas prendre les médicaments suivants avant votre rendez-vous, sauf si vous êtes en situation d’urgence, car cela pourrait affecter vos résultats :
- Ventolin, Incruse, Atrovent (peut être pris jusqu’à 8 heures avant le test)
- Accolade, Singular (peut être pris jusqu’à 24 heures avant le test)
- Oxeze, Serevent, Symbicort, Breo, Advair (peut-être prit jusqu’à 48 heures avant le test)
Prenez tous vos autres médicaments comme d’habitude, sauf s’il y a indication du contraire par votre médecin.
Si vous avez un rhume, la grippe ou de la fièvre, contactez le bureau de l’administration au (705) 372-2929 pour annuler votre rendez-vous.
Comment se déroule un test de fonction pulmonaire?
Notre PFT est une série de 4 tests qui évaluent votre situation respiratoire.
- Pour le premier test, on vous demandera de commencer à respirer normalement par votre bouche à travers une embouchure qui est reliée à la machine PFT. On vous demandera alors d’inspirer lentement, et d’expirer lentement jusqu’à ce que vous soyez pleinement vide. Ce test sera répété de 2 à 4 fois.
- Pour le deuxième test, vous serez assis dans la machine PFT avec la porte fermée. Vous allez remettre une nouvelle fois votre bouche sur l’embouchure et respirez normalement. Vous serez alors demandé à commencer à haleter. Une fois que vous avez le bon rythme, vous sentirez une obstruction à travers l’embouchure. Vous continuerez à respirer pendant environ 4 respirations. Ce test sera répété de 2 à 4 fois.
- Pour le troisième test, vous commencerez par respirer normalement par la bouche. Vous allez alors prendre une inhalation profonde rapide et expirer le plus rapidement et le plus fort possible pendant au moins 6 secondes. Ce test sera répété de 2 à 4 fois.
- Pour le quatrième test, vous commencerez par respirer normalement par la bouche. Après quelques respirations, vous allez prendre une inhalation profonde et expirez le plus longtemps possible. Une fois que votre expiration est terminée, vous allez inspirer profondément et maintenir cette inspiration pendant 8 secondes, puis vous expirerez dans l’embouchure. Ce test sera répété 2 fois.
À ce stade, vous allez recevoir un bronchodilatateur. Nous attendrons 10 à 15 minutes pour que le médicament agisse et nous répéterons le deuxième et le troisième test PFT.
Que se passe-t-il lorsque le test de fonction pulmonaire est terminé?
Vous pouvez poursuivre vos activités normales après votre PFT. Le thérapeute respiratoire enverra votre rapport à votre médecin. Les résultats vous seront donnés par votre médecin.
Qu’est-ce qu’un test d’oxymétrie de marche?
Un test d’oxymétrie de marche est utilisé pour mesurer les niveaux d’oxygène dans votre sang pendant l’activité physique.
Comment pouvez-vous vous préparer pour le test d’oxymétrie de marche?
- Vous pouvez manger un repas léger deux heures avant votre test
- Porter des vêtements confortables
- Si vous utilisez une marchette, amenez-la avec vous
- Ne fumez pas 8 heures avant votre test
Comment se déroule le test d’oxymétrie de marche?

Le thérapeute respiratoire reliera une sonde d’oxymétrie à votre doigt et documentera le pourcentage d’oxygène dans votre sang et votre fréquence cardiaque.
Vous allez ensuite marcher à votre rythme dans les corridors de l’hôpital jusqu’à six minutes avec la sonde d’oxymétrie sur votre doigt.
Ce test permettra au thérapeute respiratoire de voir comment le pourcentage d’oxygène dans votre sang diminue à mesure que l’activité physique augmente.
Que se passe-t-il lorsque le test d’oxymétrie de marche est terminé?
Vous pouvez poursuivre vos activités normales après un test d’oxymétrie de marche. Le thérapeute respiratoire enverra le rapport à votre médecin. Les résultats vous seront donnés par votre médecin. Les résultats détermineront si vous êtes admissible pour l’oxygène à domicile.
Ce service est disponible auprès de Vital Air
Les patients externes doivent obtenir une ordonnance auprès de leur médecin de famille et ensuite téléphoner au service de thérapie respiratoire au 705 372-2942 et prendre rendez-vous avec Danny Mitron. SVP, vous assurer de préciser qu’il s’agit d’une évaluation d’oxygène à domicile Vital Air.
Le service est aussi offert aux patients de l’hôpital avant leur congé avec une ordonnance du médecin.
Qu’est-ce que l’étude de nuit?
Une étude de nuit est un test d’oxymétrie à domicile pour surveiller et enregistrer le niveau d’oxygène dans votre sang pendant que vous dormez la nuit.
Comment pouvez-vous vous préparer pour l’étude de nuit?
Suivez votre routine normale au coucher à l’heure habituelle. Vous ajouterez ces étapes suivantes à votre routine :
- Fixez la sonde d’oxymétrie à l’un de vos doigts. Vous pouvez le porter sur les deux mains et sur n’importe quel doigt, sauf votre pouce. Vous devez enlever le vernis à ongles ou l’ongle artificiel du doigt qui porte la sonde.
- Allumez la sonde d’oxymétrie. Certaines sondes d’oxymétries s’allument automatiquement tandis que d’autres ont un bouton d’alimentation dont vous devez appuyer.
Vous pouvez prendre note de l’heure, au couchez et du moment où vous vous réveillez. Si vous vous levez pendant la nuit, notez l’heure. Ceci sera expliqué par votre thérapeute respiratoire.
Comment se déroule l’étude de nuit?

Vous garderez l’appareil toute la nuit et vous devriez essayer de dormir comme d’habitude. L’appareil d’oxymétrie surveillera et enregistrera votre saturation en oxygène et votre fréquence cardiaque
Que se passe-t-il lorsque l’étude de nuit est terminée?
- Lorsque vous vous réveillez, éteignez l’appareil d’oxymétrie et retirez la sonde de votre doigt.
- Ne retirez pas les piles, car cela effacera les résultats.
- Ramenez le matériel et vos notes au bureau d’administration le lendemain matin.
Le thérapeute respiratoire enverra votre rapport à votre médecin. Les résultats vous seront donnés par votre médecin.
Services d’urgence
Bien que l’Hôpital Hearst Notre-Dame Hospital soit un hôpital de niveau 1, qui ne fournit pas de services de soins intensifs, nous sommes toujours en mesure de répondre aux situations d’urgences grâce à notre équipement spécialisé. Nous pouvons fournir :
- Ventilation mécanique (PB 840, 7200)
- Ventilation non invasive (V60 Philip, ResMed)
- Système d’oxygène à haut débit (Airvo)
Services de consultation
Nous fournissons des consultations quotidiennes pour nos patients hospitalisés qui éprouvent des difficultés respiratoires. Nous fournissons des soins pour :
- Nouveau-né (nourrisson)
- Pédiatrie
- Adulte